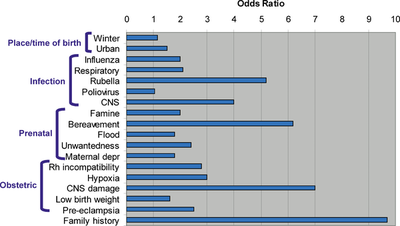
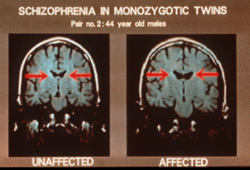
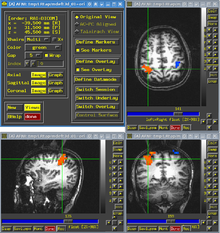
Le traitement de la schizophrénie est basé sur la phase de la maladie dans laquelle se trouve la personne. Il existe trois phases de traitement :
Les objectifs du traitement pendant la phase aiguë du traitement, définie par un épisode psychotique aigu, sont de prévenir les dommages, de contrôler le comportement perturbé, de réduire la gravité de la psychose et des symptômes associés (par exemple, l'agitation, l'agression, les symptômes négatifs, les symptômes affectifs), de déterminer et de traiter les facteurs qui ont conduit à l'apparition de l'épisode aigu, d'effectuer un retour rapide au meilleur niveau de fonctionnement, de développer une alliance avec le patient et sa famille, de formuler des plans de traitement à court et à long terme, et de mettre le patient en contact avec un suivi approprié dans la communauté
Pendant la phase de stabilisation, les objectifs du traitement sont de réduire le stress du patient et de lui apporter un soutien pour minimiser la probabilité de rechute, améliorer l'adaptation du patient à la vie dans la communauté, faciliter la réduction continue des symptômes et la consolidation de la rémission, et promouvoir le processus de guérison. Si le patient s'est amélioré grâce à un régime médicamenteux particulier, il est recommandé de continuer à utiliser ce régime et de le surveiller pendant au moins 6 mois.
Les objectifs du traitement pendant la phase stable sont de garantir que la rémission ou le contrôle des symptômes est durable, que le patient maintient ou améliore son niveau de fonctionnement et sa qualité de vie, que les augmentations de symptômes ou les rechutes sont traitées efficacement et que la surveillance des effets indésirables du traitement se poursuit. Une surveillance régulière des effets indésirables est recommandée. Pour la plupart des personnes atteintes de schizophrénie en phase stable, des interventions psychosociales sont recommandées comme traitement d'appoint utile au traitement pharmacologique et peuvent améliorer les résultats. Les médicaments antipsychotiques réduisent considérablement le risque de rechute dans la phase stable de la maladie et sont fortement recommandés.
Médicaments
Le traitement psychiatrique de première ligne pour la schizophrénie est un médicament antipsychotique, qui peut réduire les symptômes positifs en sept à quatorze jours. Cependant, les médicaments ne parviennent pas à améliorer de manière significative les symptômes négatifs ou les problèmes de réflexion. De nombreux antipsychotiques sont des antagonistes de la dopamine (une substance qui interfère avec le fonctionnement d'une autre substance). On pense que des concentrations élevées de dopamine sont à l'origine d'hallucinations et de délires. C'est pourquoi le fait de bloquer la réception de la dopamine aide à lutter contre les hallucinations et les délires.
Les lignes directrices nationales britanniques en matière de traitement (NICE) suggèrent de vérifier les réactions aux expériences traumatisantes, de décider avec un médecin de l'utilisation de médicaments, de prendre en compte les risques d'effets secondaires tels que le diabète, le surpoids, les lésions cérébrales (dyskinésie tardive, risque de 5 % par an), la croissance des seins chez les hommes et les sentiments décrits comme une torture intérieure (acathesie). Les lignes directrices mettent en garde contre l'utilisation simultanée de plusieurs antipsychotiques.
Certaines analyses de recherches parrainées par les fabricants de médicaments antipsychotiques affirment qu'environ 40 à 50 % des personnes ont une bonne réponse aux médicaments, 30 à 40 % ont une réponse partielle et 20 % ont une réponse insatisfaisante (après 6 semaines sous deux ou trois médicaments différents). D'autres recherches du British Journal of Psychiatry ont été plus négatives et ont affirmé que "la pertinence clinique des antipsychotiques est en fait limitée". Cette étude a porté sur 22 428 patients et 11 médicaments antipsychotiques. Un médicament appelé clozapine est un traitement efficace pour les personnes qui répondent mal à d'autres médicaments, mais la clozapine peut faire baisser le nombre de globules blancs chez 1 à 4 % des personnes qui la prennent. Il s'agit d'un effet secondaire grave.
Pour les personnes qui ne veulent pas ou ne peuvent pas prendre régulièrement de la drogue, des préparations injectables d'antipsychotiques à action prolongée peuvent être utilisées. Lorsqu'elles sont utilisées en combinaison avec des interventions mentales et sociales (traitement), ces préparations peuvent aider les personnes à poursuivre leur traitement.
Les thérapies psychosociales
De nombreuses interventions mentales et sociales peuvent être utiles dans le traitement de la schizophrénie. Ces interventions comprennent divers types de thérapie, des traitements de proximité, l'emploi assisté, la formation professionnelle, des interventions économiques symboliques et des interventions mentales pour la consommation de drogues ou d'alcool et la gestion du poids. La thérapie familiale ou l'éducation, qui s'adresse à l'ensemble du système familial d'un individu, peut réduire le retour des symptômes ou la nécessité d'une hospitalisation (devoir aller à l'hôpital).
Les lignes directrices nationales britanniques pour le traitement (NICE) recommandent, pour les personnes qui risquent de devenir schizophrènes et pour celles qui en sont atteintes, une thérapie cognitivo-comportementale (TCC) et une thérapie familiale. Il est également fortement recommandé d'obtenir le soutien des personnes qui sont parvenues à se rétablir de la schizophrénie. Dans le cadre d'un programme de traitement familial en Finlande, Open Dialog, 8 personnes sur 10 atteintes de schizophrénie se rétablissent sans médicaments ou avec une consommation très limitée de médicaments, souvent seulement des médicaments contre l'anxiété.