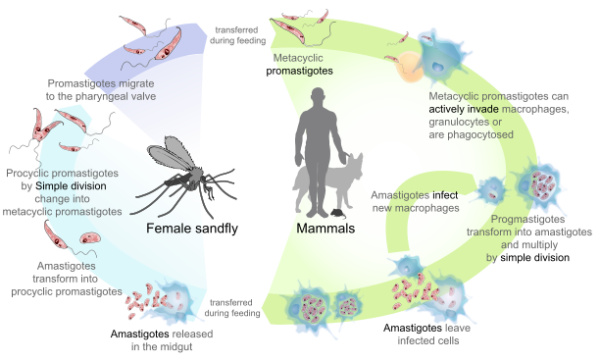
La leishmaniose ou leishmaniosis est une maladie causée par des parasites protozoaires du genre Leishmania. Elle se propage par la piqûre de certains types de phlébotomes.
La maladie se présente sous trois formes :
La leishmaniose chez l'homme est causée par plus de 20 espèces de Leishmania. Les facteurs de risque comprennent la pauvreté, la malnutrition, la déforestation et l'urbanisation. Ces trois types de leishmaniose peuvent être diagnostiqués en identifiant les parasites au microscope. La forme viscérale peut être diagnostiquée à l'aide d'un test sanguin.
La leishmaniose peut être partiellement évitée en dormant sous des moustiquaires traitées à l'insecticide. Un autre moyen consiste à utiliser des insecticides pour tuer les phlébotomes. Le traitement précoce des personnes atteintes de la maladie contribue également à prévenir la propagation de la maladie. Le traitement nécessaire est déterminé par le lieu d'acquisition de la maladie, l'espèce de Leishmania et le type d'infection. Les médicaments utilisés pour la forme viscérale comprennent : l'amphotéricine B liposomale, une combinaison d'antimoniaux pentavalents et de paromomycine, et la miltefosine. Pour la forme cutanée, la paromomycine, le fluconazole ou la pentamidine peuvent aider.
En 2014, environ 12 millions de personnes sont infectées dans quelque 98 pays. Il y a environ 2 millions de nouveaux cas chaque année. Chaque année, entre 20 000 et 50 000 personnes meurent de la maladie. Environ 200 millions de personnes en Asie, en Afrique, en Amérique du Sud et centrale et en Europe du Sud vivent dans des régions où la maladie est courante. L'Organisation mondiale de la santé a obtenu des rabais sur certains médicaments pour traiter la maladie.
Les parasites qui causent la maladie infectent également d'autres mammifères : La maladie a été décrite chez les chiens, les chats, les rongeurs, le bétail et les chevaux. En plus du mammifère, le parasite a besoin d'un insecte qui le propage par son dard.